Hablar del dolor íntimo femenino sigue siendo un reto. Muchas mujeres viven en silencio con ardor, pinchazos o sensación de quemazón en la zona vulvar o clitoriana, que aparecen al sentarse, al tener relaciones o incluso sin motivo aparente.
Estos síntomas no solo afectan al cuerpo: impactan la autoestima, la vida sexual y emocional.
Sin embargo, no estás sola. Condiciones como la vulvodinia (dolor crónico en la vulva) o la clitoridinia (dolor localizado en el clítoris) son más comunes de lo que se piensa.
Y lo más importante: tienen tratamiento.
Consultas Urológicas Madrid Urología
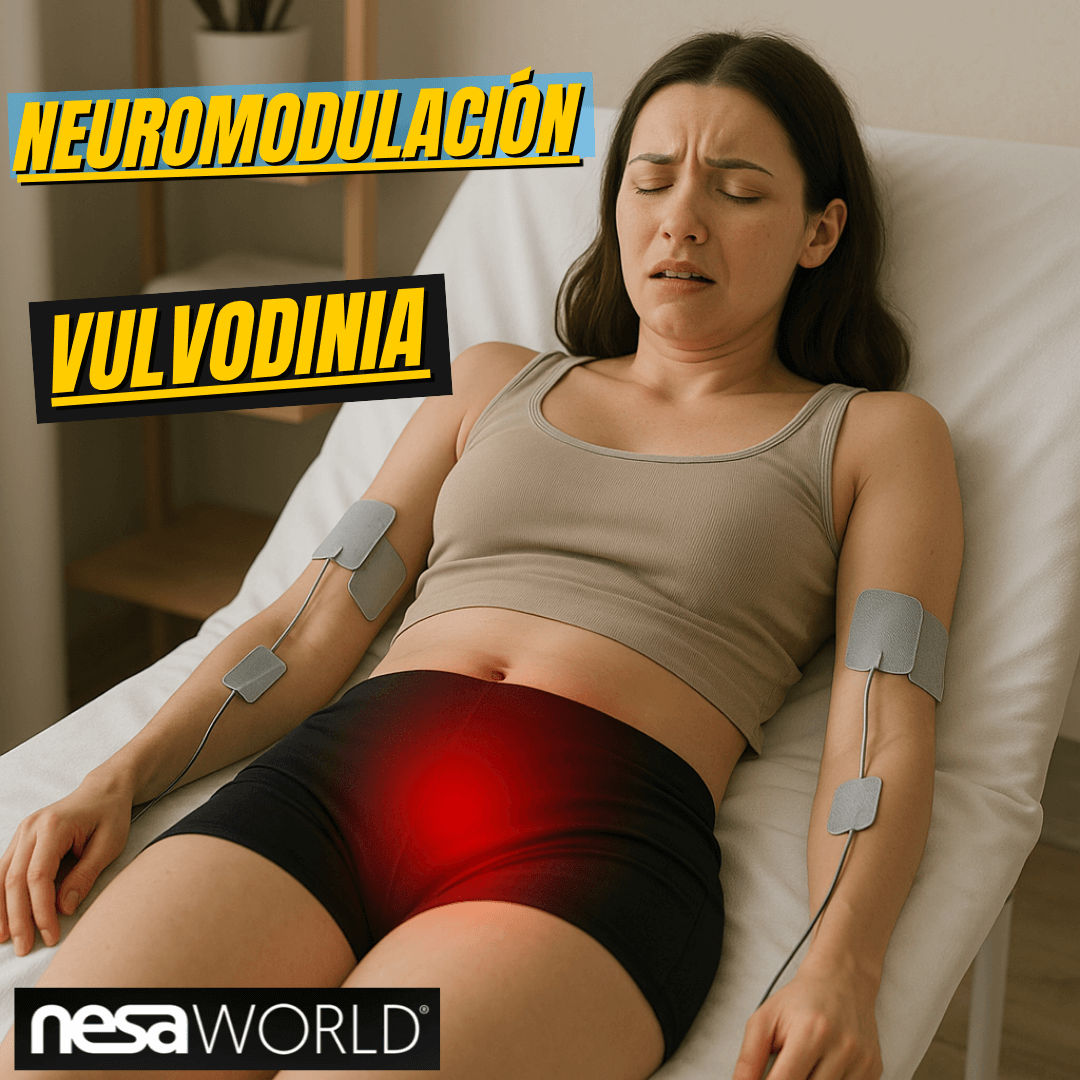
🌸 ¿Qué es la Vulvodinia y la Clitoridinia?
La vulvodinia se define como un dolor o ardor persistente en la vulva que dura más de tres meses y no tiene una causa visible.
Puede ser localizada (por ejemplo, en la entrada vaginal) o generalizada (en toda la vulva).
La clitoridinia, por su parte, es una forma específica de dolor centrado en el clítoris.
Ambas son manifestaciones de un fenómeno más amplio: la hipersensibilidad del sistema nervioso pélvico, una alteración en la forma en que el cuerpo percibe el dolor.
Ojo:
Durante años, muchas pacientes escucharon que “todo estaba bien” o que “era psicológico”. Hoy sabemos que no es así. Estas condiciones son reales, neurológicas y tratables.
⚡️ La Terapia NESA: Una Innovadora Opción No Invasiva
En los últimos años, la Neuromodulación Transcutánea NESA se ha convertido en una alternativa prometedora para el tratamiento del dolor pélvico crónico, incluida la vulvodinia y la clitoridinia.
NESA utiliza microcorrientes eléctricas suaves aplicadas en la piel mediante pequeños electrodos.
No requiere agujas ni cirugía, y su objetivo es reeducar al sistema nervioso, ayudando a que los nervios dejen de enviar señales de dolor de forma constante.
En términos simples, actúa como un “reinicio eléctrico” del sistema nervioso, reduciendo la inflamación y mejorando la comunicación entre los nervios periféricos y el cerebro.
📊 Evidencia Científica y Resultados Prometedores
Un estudio reciente en mujeres con vestibulodinia provocada (una forma de vulvodinia) mostró resultados alentadores:
* 🔹 Reducción del dolor hasta en un 50% tras sesiones de 30 minutos, 3 veces por semana.
* 🔹 Mejor calidad de vida: menor molestia al caminar, sentarse o durante la intimidad.
* 🔹 Sin efectos secundarios.
* 🔹 Resultados visibles en 4 a 6 semanas.
Estos datos respaldan el uso de la neuromodulación transcutánea como parte de un enfoque multidisciplinario, combinando fisioterapia de suelo pélvico, apoyo psicológico y manejo médico especializado (ginecólogo, urológo, rehabilitador, etc.).
💬 Un Tratamiento Integral, No Aislado
NESA no “cura” por sí sola la vulvodinia o la clitoridinia, pero puede ser una herramienta clave dentro de un plan de tratamiento integral.
El abordaje más efectivo combina:
✅ Neuromodulación (NESA)
✅ Fisioterapia especializada del suelo pélvico
✅ Técnicas de relajación y reeducación del sistema nervioso
✅ Acompañamiento psicológico o sexológico
El objetivo no es solo aliviar el dolor, sino recuperar el control, el bienestar y la confianza corporal.
💜 Romper el Silencio
Si sientes dolor, ardor o incomodidad en la zona íntima, no lo ignores ni normalices.
Buscar ayuda es el primer paso hacia la recuperación.
El dolor pélvico crónico tiene tratamiento, y cada día hay más opciones basadas en evidencia científica que pueden ayudarte a vivir sin miedo ni limitaciones.
En Madrid Urología, integramos la terapia NESA dentro de un enfoque personalizado y multidisciplinario para el manejo del dolor pélvico femenino.
Nuestro objetivo: ayudarte a recuperar tu bienestar físico, emocional y sexual.
✉️ ¿Quieres saber si NESA puede ayudarte?
Agenda tu consulta o escríbenos.
Juntos, podemos romper el silencio y comenzar el camino hacia una vida sin dolor. 💜
MADRID UROLOGIA
Consultas de 1 hora. Pruebas inmediatas. Cirugías en 3 días
Visítanos y comprueba los beneficios de una consulta 100 % privada
📍 Calle Corazón de María 23. Primero B. Madrid
📨 citas@madridurologia.com
📞910 32 73 74
📱656727747
Consultas Urológicas Madrid Urología